Бронхолитики при бронхиальной астме
Бронхолитики при бронхиальной астме
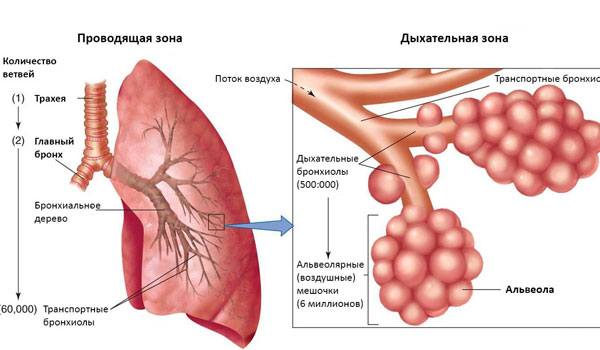
Бронхолитики — это лекарства, расслабляющие мышцы дыхательной системы. Чаще всего они используются при хронических заболеваниях, на фоне которых происходит сужение и воспаление бронхиального дерева. Назначаются бронхолитики при бронхиальной астме и хронических обструктивных заболеваниях легких, хотя указанные заболевания имеют различную природу.

В зависимости от скорости воздействия бронхолитики бывают:
- короткого действия – применимы для кратковременного облегчения спазмов и устранения удушья;
- пролонгированного действия – применяются регулярно для профилактики симптомов и приступов бронхиальной астмы.
Базисная терапия
При тяжелом течении астмы и приступах, которые длительно не снимаются препаратами, нужна надежная профилактика. Глюкокостироидные бронхолитики в форме для ингаляций улучшили подход к контролю астмы у детей:
- снизили дозировку препаратов;
- обеспечили стойкое течение без обострений.
Глюкортикостероиды в таблетированной форме приносили множество системных побочных эффектов, таких как головная боль, повышение давления, аритмии, появление тремора и нервозности, проблем со зрением и склонности к остеопорозу. Ингаляторы действуют местно, целенаправленно расслабляя мускулатуру дыхательных путей и снимая воспаление.
Препараты пролонгированного действия альцедин, бекотин, ингакорт, бекломет начинают работать только на 3-7 сутки, обеспечивая бессистемное течение болезни. Дозировка, а именно количество ингаляций и их частота, зависит от возраста и веса пациента.
Сейчас ингаляционные кортикостероиды остаются основными препаратами, уменьшающими системный воспалительный процесс и избыточную реактивность дыхательных путей. Но некоторым пациентам можно попробовать усилить их эффект бронхолитиками длительного воздействия, которые нельзя использовать без гормональных средств при астме.
Иногда для лечения кортикостероидами и бронхолитиками выпускают сочетание двух препаратов, чтобы облегчить применение и подбирать правильную дозировку.
Распространенные бронхолитики
Существуют три распространенных вида действующих веществ для снятия спазма:
- Бета-2-агонисты, к которым относятся сальбутамол, салметерол, формотерол.
- Холинолитики или ипратропия бромид, гликопиррониум, тиотропиум.
- Теофиллин.
Если первые две группы веществ бывают в форматах быстрого и пролонгированного действия, то теофиллин дает только длительный эффект.
Бета-2-агонисты используются для лечения астмы и вдыхаются с помощью ручных ингаляторов, но иногда выпускаются в виде таблеток или сиропа. Если приближается астматический статус, который нужно купировать, вещества применяются в небулайзерах или вводятся внутривенно. В небулайзерах компрессор превращает жидкость в мелкую россыпь тумана, а маска облегчает целенаправленное вдыхание.
Бета-2-агонисты направлены на рецепторы в мышцах, выстилающих дыхательные пути, что приводит к их расслаблению и немедленному снятию бронхоспазма. Однако препараты требуют осторожного применения у людей с перечисленными заболеваниями:
- гипертиреоз или повышенная функция щитовидки связана с перепроизводством гормонов;
- сердечно-сосудистые заболевания, в том числе аритмии и повышенное артериальное давление;
- сахарный диабет первого или второго типа.
Во время приема бета-агонистов редко наблюдаются побочные эффекты.
Холинолитики или М-холиноблокаторы зачастую используются при неатопической астме или ХОЗЛ, но способны снимать резкие и тяжелые симптомы с помощью небулайзера даже при аллергической природе приступа. Препараты блокируют холинергические клетки, которые вырабатывают вещества, вызывающие спазм дыхательной мускулатуры.

Противопоказаниями к применению являются некоторые заболевания:
- доброкачественная гиперплазия предстательной железы;
- нарушение оттока мочи из мочевого пузыря по причине образования камней или сдавлению опухолью простаты;
- глаукома или повышенное внутриглазное давление.
Причиной запрета препаратов является их способность вызывать проблемы с мочеиспусканием.
Теофиллин выпускается в виде таблеток или капсул, но в виде аминофиллина вводится внутривенно при тяжелом развитии симптомов. Вещество уменьшает воспаление и снимает отеки путем расслабления и разглаживания дыхательных мышц. По силе воздействия теофиллин уступает бронхолитикам и кортикостероидам, вызывает побочные эффекты. Его нельзя применять при гипертиреозе, болезнях сердца и печени, язве желудка и эпилепсии.
Если начать принимать препарат во время еды, то так нужно будет делать постоянно. Если после еды, то, соответственно, продолжать прием с таким же условием. Препараты Теохрон и Тео-24 представляют собой теофиллин в капсулах, обеспечивающих медленное высвобождение действующего вещества. Производные метилксантина расслабляют гладкомышечные клетки, подавляет реакции дыхательных путей на раздражители. Метаболизм метилксантинов может измениться на фоне приема других препаратов, о чем нужно консультироваться с врачом.
Комбинированные препараты
При низкой эффективности системных глюкокортикоидов назначаются комбинированные лекарства, которые содержат:
- флутиказон — кортикостероид, помогающий предотвратить воспалительный процесс дыхательных путей;
- сальметерол — бета-2-агонист длительного действия для расслабления мышц дыхательных путей.
Симбикорт, адваир — наиболее популярные комбинированные средства, которые применяется дважды в день. Их нельзя использовать наряду с другими бета-2-агонистами длительного воздействия.
Побочные эффекты бронхолитиков
Как и любые лекарства, препараты, которые расслабляют дыхательную мускулатуру, нужно применять строго по инструкции. Основными побочными эффектами является:
- дрожь в руках;
- головная боль;
- сухость во рту;
- учащенное сердцебиение;
- мышечные спазмы;
- кашель;
- тошнота, рвота и диарея.
В большинство случаев бронхолитики можно продолжать использовать во время беременности и грудного вскармливания, чтобы держать астму под контролем.
Автор публикации: Инна Кайлин
Бронхолитики и астма
Бронхорасширяющие средства используется почти всеми астматиками. Бронхолитики короткого действия применяются только в случае необходимости, для «спасения» больного от острого приступа, бронхорасширяющие препараты длительного действия принимаются ежедневно для контроля заболевания. Бронхолитики открывают просвет бронхов, что обеспечивает свободное поступление воздуха. Они также помогают очистить легкие от слизи. При открытых дыхательных путях, слизь легче перемещается и отхаркивается.

Какие типы бронхолитиков купируют симптомы астмы?
Для лечения симптомов астмы применяются три типа бронхолитиков 1) бета-агонисты, 2) антихолинергические средства и 3) теофиллин. Они доступны в виде ингаляторов, таблеток, жидких средств и инъекций; однако лучше всего принимать бета-агонисты и антихолинергические средства через ингаляторы.
Что такое бронхолитики короткого действия?
Бронхолитики короткого действия называются средствами «для быстрого купирования», «снятия» симптомов или «неотложной терапии». Бронхорасширяющие препараты мгновенно снимают симптомы астмы, раскрывая дыхательные пути. Препараты неотложной терапии, как никакие другие, могут снимать внезапное обострение симптомов астмы. Действие ингаляционных бронходилаторов наступает уже через несколько минут после введения и длится 2-4 часа. Бронходилаторы в ингаляторах рекомендуется принимать за 15-20 минут до физических упражнений (для предотвращения астмы физического напряжения).
Более подробная информация содержится в статье «Ингаляторы».
Бронхолитики короткого действия могут использоваться в небулайзерах для остановки приступа астмы в домашних условиях. У пероральных бронхорасширяющих средств больше побочных эффектов по сравнению с ингаляторами. Они принимаются в бóльших дозах и проходят через кровь, прежде чем оказаться в легких. Бронходилаторы, вводимые с помощью ингалятора, напротив, поступают прямо в дыхательные пути и имеют меньше побочных действий.
Более подробная информация содержится в статье «Небулайзеры».
Передозировка бронхолитиками короткого действия (в ингаляционном, таблетированном или жидком виде) – признак нестабильного течения болезни, которое требует более агрессивного вмешательства. Если вы испытываете необходимость в бронхолитиках короткого действия чаще двух раз в неделю, обсудите с врачом улучшение терапии для контроля заболевания.
Что такое бронхолитики длительного действия?
Бронхорасширяющие средства длительного действия используются для контроля заболевания, а не мгновенного купирования приступа. Действие ингаляционного бронходилатора длится, по меньшей мере, 12 часов. Те бронходилататоры, которые содержат формотерол, начинают действовать через несколько минут, а те, которые содержат салметерол, – самое большее через 45 минут.
Регулярный прием бронхолитиков длительного действия без дополнительного ингаляционного стероида повышает риск смертельного исхода.
Внимательно читайте предостережение на упаковке каждого препарата.
Каковы распространенные побочные эффекты при приеме снимающих симптомы бронхолитиков?
Бронхолитики действуют как стимуляторы и могут сопровождаться следующими побочными эффектами:
- Нервозность
- Перевозбуждение или гиперактивность
- Учащенное сердцебиение
- Расстройство желудка
- Проблемы со сном
- Боли или спазмы в мышцах
Как действуют антихолинергические бронхолитики?
Антихолинергическое средство – это бронхолитик, который применяется для лечения ХОБЛ (эмфизема), вызванной курением. Они одобрены для лечения острых приступов астмы при срочной госпитализации, но не для повседневного лечения симптомов или др. состояний. Что касается снятия симптомов астмы, они редко выдерживают конкуренцию с альбутеролом.
Является ли теофиллин бронхолитиком для снятия симптомов астмы?
Теофиллин – относительно слабое, но недорогое бронхорасширяющее средство, которое по своему химическому составу похоже на кофеин. Теофиллин заставляет работать сердце, центральную нервную систему, скелетные мышцы, при этом расслабляет гладкие мышцы, в том числе мышцы дыхательных путей. Теофиллин иногда применяется в сочетании с противовоспалительным препаратом для профилактики симптомов астмы ночного времени.
Теофиллин продается в виде обычных таблеток или под марками «Унифил», «Тео-Дур», «Сло-Бид» и «Тео-24». Выпускается для перорального применения (в таблетках или жидком виде) или внутривенных инъекций. Теофиллин является средством длительного действия и предотвращает приступы удушья. Используется для лечения астмы тяжелого течения или плохо контролируемой астмы, назначается для ежедневного приема.
Среди побочных эффектов теофиллина:
Побочное действие может проявляться и в случае приема теофиллина в слишком больших дозах. Врач проверит уровень содержания лекарства в крови, чтобы убедиться в правильности дозировки.
Не забывайте предупреждать лечащего врача о том, что вы принимаете теофиллин от астмы. Некоторые другие лекарственные средства, например антибиотики, содержащие эритромицин, препараты против припадков и конвульсий, а также лекарства для лечения язвенной болезни, могут нарушить действие теофиллина. Дайте врачу как можно более полную картину ваших заболеваний, поскольку некоторые из них могут влиять на реакцию организма на теофиллин.
Также помните, что курение и вдыхаемый сигаретный дым не только представляют огромную опасность для больных астмой, но и могут искажать реакцию организма на теофиллин. Следовательно, лучше воздержаться от курения и избегать общества курильщиков.
Препараты, отпускаемые без рецепта врача
Безрецептурные препараты содержат адреналин, расслабляющий мышцы дыхательных путей. Они снимают симптомы на короткое время, но не контролируют их и не предотвращают приступы удушья. Людям с повышенным кровяным давлением, диабетом, заболеваниями щитовидной железы или сердца принимать лекарства, содержащие адреналин или эфедрин, не следует.
Если вы используете бронхорасширяющее средство для снятия симптомов, но оно не действует или если вы вынуждены применять бронходилатор чаще двух раз в неделю, поговорите с врачом или фармацевтом. Существуют другие лекарства, с помощью которых вы сможете лучше контролировать заболевание и вести активный образ жизни.
Лекарства и препараты при бронхиальной астме
Бронхиальная астма – это серьезное хроническое заболевание бронхолегочной системы иммуноаллергического генеза. Болезнь может развиться у людей любой возрастной группы (даже у детей младшего возраста) и значительно ухудшить качество жизни из-за частых тяжелых, внезапно возникающих приступов удушья. На сегодняшний день разработаны лекарства от астмы, которые позволяют пациентам подавлять клинические проявления заболевания и вести нормальный образ жизни.
Эффективность медикаментозной терапии
 Комплексный подход к лечению пациентов подразумевает назначение базовых препаратов, которые постоянно подавляют сенсибилизацию и воспаление в бронхах, а также лекарств, используемых «по требованию» во время приступа удушья.
Комплексный подход к лечению пациентов подразумевает назначение базовых препаратов, которые постоянно подавляют сенсибилизацию и воспаление в бронхах, а также лекарств, используемых «по требованию» во время приступа удушья.
Правильно назначенная схема лечения позволяет контролировать течение даже среднетяжелой и тяжелой бронхиальной астмы. При условии соблюдения рекомендаций врача и систематического постоянного приема лекарств можно достичь значительного улучшения состояния пациента, а также снизить частоту и выраженность приступов удушья. Медикаментозная терапия позволяет большей части больных астмой добиться стойкой ремиссии заболевания.
Классификация лекарств от астмы
Лекарства с противовоспалительным и длительным бронходилатирующим эффектами (базисная терапия):
- глюкокортикостероиды (существуют ингаляционные формы, которые используются при легком течении, и системные кортикоиды, которые необходимы при тяжелом или осложненном течении);
- антагонисты лейкотриеновых рецепторов;
- стабилизаторы мембран тучных клеток (кромоны);
- пролонгированные бронхолитики;
- комбинированные препараты.
- агонисты бета-2-адренорецепторов (бронхолитики);
- М-холиноблокаторы (антихолинергические препараты);
- комбинированные препараты, которые включают в себя одновременно бронхолитики и антихолинергические средства;
- производные теофиллина (метилксантины).
Системные глюкокортикостероиды
Глюкокортикоиды (ГКС) – это препараты гормональной природы, являющиеся искусственными аналогами стероидов, синтезирующихся в пучковой зоне коры надпочечников.
 Преднизолон
Преднизолон
К этой группе лекарственных средств относятся:
- Преднизолон;
- Метилпреднизолон;
- Дексаметазон;
- Триамцинолон.
Эти биологически активные вещества оказывают следующее влияние на патогенетические звенья воспаления:
- ингибируют пролиферацию моноцитарных, лимфоцитарных и эозинофильных клеток иммунной системы;
- угнетают процессинг антигенов;
- уменьшают выход и миграцию клеток воспаления из сосудистого русла;
- блокируют продукцию лейкотриенов и простагландинов (провоспалительных медиаторов).
Термин «системные глюкокортикостероиды» подразумевает под собой использование такого способа введения лекарства, при котором действующее вещество попадало бы в системный кровоток организма. Это имеет принципиальное значение, так как для лечения бронхиальной астмы ещё используются ингаляционные формы ГКС, при этом оказывается только локальное действие на слизистую оболочку бронхиальной выстилки (вещество не попадает в кровь).
 Метилпреднизолон
Метилпреднизолон
В назначении системных гормональных средств нуждаются не все люди, страдающие бронхиальной астмой. Согласно принципам ступенчатой терапии, когда происходит поэтапное назначение медикаментов (при неэффективности ранее назначенной группы препаратов назначается следующий, более высокий класс лекарств), Преднизолон в таблетках используется только при отсутствии положительной динамики от лечения всеми предыдущими группами фармакологических средств.
Также инъекционная форма системных кортикоидов используется для ургентного лечения астматического статуса. При купировании длительного приступа удушья, когда эффекта от ингаляций быстродействующих бронхолитиков и М-холиноблокаторов оказалось недостаточно, назначают внутривенное введение Преднизолона.
Кромоны
Производные кромоглициевой кислоты – это препараты для базисной терапии, которые оказывают противовоспалительное действие благодаря угнетению выброса медиаторов воспаления из тучных клеток. Эта группа препаратов показана при легком течении астмы, хорошо переносится пациентами и производит умеренный противовоспалительный эффект.
К стабилизаторам мембран тучных клеток относят следующие фармакологические средства:
Негормональные средства
Среди негормональных лекарственных средств, которые используются для лечения астмы, можно выделить следующие фармакологические группы:
 Антигистаминные препараты
Антигистаминные препараты
- антигистаминные препараты (блокируя гистаминовые рецепторы, уменьшают выраженность воспалительных реакций);
- бета-адреномиметики – средства, которые благодаря активации адреналиновых рецепторов бронхов вызывают расширение их просвета;
- М-холиноблокаторы (приводят к расширению бронхов из-за блокирования холинергических рецепторов);
- кромоны (уменьшают выброс медиаторов, которые стимулируют воспаление);
- антилейкотриеновые препараты – блокаторы рецепторов к лейкотриену (главному медиатору воспалительных реакций);
- муколитические препараты (улучшают реологические свойства мокроты и облегчают её отхождение).
Антилейкотриеновые средства
Ингибиторы лейкотриеновых рецепторов – это одна из тех групп препаратов, которые были добавлены в протоколы по лечению бронхиальной астмы совсем недавно. Блокируя рецепторы к медиаторам воспаления, препарат уменьшает выраженность воспалительной реакции (имеют менее выраженный лечебный эффект, чем ингаляционные глюкокортикоиды, однако являются более действенными, чем производные кромоглициевой кислоты). Использование препаратов из данной фармакологической группы в качестве монотерапии не позволяет добиться стойкой ремиссии, поэтому чаще всего они сочетаются с другими противовоспалительными средствами.
Лекарственные препараты, относящиеся к этой группе, делятся на следующие типы, которые различаются между собой субстратом фармакологического действия:
- блокаторы цистеиниловых рецепторов лейкотриенов (Монтелукаст, Зафирлукаст (Аколат), Пранлукаст);
- прямые ингибиторы 5-липоксигеназы (Зилеутон).
Ингаляционные средства
Для терапии бронхиальной астмы используется много препаратов с ингаляционной формой введения, так как это обеспечивает быструю и эффективную доставку действующего фармакологического вещества в патологический очаг. Также преимуществом таких медикаментов является то, что они не всасываются в системный кровоток, поэтому редко приводят к осложнениям и побочным эффектам.
В аэрозольной форме применяются следующие лекарства:
- ингаляционные глюкокортикостероиды (Будесонид, Беклометазон, Флутиказон, Мометазон);
- бета-2-адреномиметики короткого (Фенотерол, Сальбутамол) и пролонгированного (Сальметерол, Формотерол) действия;
- антихолинергические препараты (Атровент);
- комбинированные аэрозоли (содержат несколько препаратов с различными фармакологическими действиями).
Действенные препараты
Наибольший эффект от лечения астмы достигается при правильной комбинации препаратов из разных фармакологических групп. Монотерапия (изолированное назначение только одного препарата) является недостаточно эффективной даже при назначении новейших препаратов из групп антилейкотриеновых и кромонов.
Выраженный лечебный эффект и удобство для применения сочетают в себе комбинированные лекарственные средства, так как позволяют пациенту получать необходимую терапию при использовании только одного препарата (это повышает дисциплинированность и приверженность к лечению у больных).
Распространенные действенные комбинированные медикаменты:
- Серетид (сочетание пролонгированного бронхолитика и местного глюкокортикостероида).
- Беродуал – комбинация двух бронхорасширяющих средств (М-холиноблокатора и бета-адреномиметика).
В современной фармакологии есть много лекарственных средств для лечения астмы, которые помогают пациентам добиться стойкого уменьшения симптомов и улучшить качество жизни. Для подбора действенной схемы лечения больному требуется пройти обследование у врача-пульмонолога, а также выполнить ряд назначенных лабораторно-инструментальных исследований.














