Краснуха симптомы лечение
Краснуха
Краснуха — это острая вирусная инфекция, которая проявляется сыпью, интоксикацией и умеренным увеличением лимфатических узлов. Выделяют следующие формы болезни:
- Приобретенную. Наблюдается типичная для краснухи симптоматика. Может быть легкой, среднетяжелой и тяжелой степени.
- Врожденную. Плод заражается от матери через плаценту. Болезнь вызывает серьезные пороки развития (расщелина верхнего неба, неразвитый головной мозг, патологически маленький череп, глухота и пр.).
- Атипичную (50% случаев краснухи). Бывает стертой и бессимптомной. В первом случае на коже больного не появляется сыпь. Наблюдается лишь кратковременное повышение температуры тела и увеличение околоушных/заднешейных лимфатических узлов.
При бессимптомной атипичной краснухе вообще не возникают никакие симптомы заболевания. Определить заражение вирусом можно только с помощью серологического метода, то есть сдав иммуноферментный анализ крови.
Причины краснухи
Краснуху вызывает вирус рода Rubivirus, семейства Togaviridae. Он плохо устойчив к факторам внешней среды, быстро разрушается под воздействием ультрафиолетового излучения/высоких температур. Замораживание РНК-содержащий вирус краснухи переносит хорошо. При комнатной температуре он остается жизнеспособным на протяжении нескольких часов.
Передача заболевания осуществляется зараженным человеком. При этом больной может даже не знать, что у него краснуха (речь о стертой форме). Он выделяет вирус в воздух за неделю до появления сыпи и на протяжении пяти-семи дней после этого. Новорожденные, зараженные краснухой, выделяют вирус не только со слюной, но и с мочой, фекалиями.
Помимо воздушно-капельного пути, болезнь передается и контактно-бытовым, например, при пользовании общей посудой, одеждой, полотенцами. Следует отметить, восприимчивость к вирусу краснухи у детей и взрослых высокая. Особенно подвержены негативному воздействию болезни женщины в возрасте от 20 до 30 лет. С учетом этого на этапе планирования беременности им рекомендуется сделать прививку.
Вирус краснухи проникает в организм через слизистые оболочки, реже — через поврежденную кожу. После он накапливается и размножается в лимфатических узлах, из-за чего они увеличиваются в размерах и воспаляются, становятся болезненными и отечными. Размножившись, РКН-содержащий вирус семейства Rubivirus стремительно распространяется с током крови, оседая в кожных покровах и лимфоузлах, вызывая иммунный ответ организма.
Антитела к краснухе, выработавшиеся у лиц, перенесших инфекцию, сохраняются на всю жизнь. Это значит, что вторичное заражение невозможно.
Симптомы краснухи у детей и взрослых
Инкубационный период при краснухе составляет 18-23 дня.
Признаки приобретенной краснухи у детей и взрослых
Приобретенная форма заболевания характеризуется следующими симптомами:
- Повышенная утомляемость, слабость, сонливость.
- Постоянные головные боли.
- Повышение температуры тела (в первые дни болезни температура может быть около 37° С, начиная с третьего дня — поднимается до 38-39° С).
- Боль/першение в горле, редкий сухой кашель.
- Ринит, затрудненное дыхание.
- Воспаление глаз (краснеет конъюнктива).
- Увеличение затылочных/заднешейных/околоушных лимфатических узлов. Болезненность лимфоузлов при надавливании.
- Сыпь бледного розового цвета. Диаметр пятнышек составляет от 2 до 5 мм. Они не сливаются друг с другом и имеют одинаковый размер, ровные края.
- Элементы сыпи при краснухе не возвышаются над здоровыми кожными покровами. Сначала они возникают на лице, шее, позже — на туловище, руках и ногах.
- Скопление розовых пятен обычно наблюдается на разгибательных поверхностях конечностей, спине и ягодицах.
Длится приобретенная краснуха от 4 до 7 дней. Уже через 1-3 дня после появления болячки начинают самостоятельно проходить. Обрабатывать их лекарственными составами не нужно.
Симптомы врожденной формы краснухи
Врожденная краснуха приводит к серьезным проблемам со здоровьем. Именно поэтому женщинам, которые заразились заболеванием на ранних сроках беременности, часто предлагают сделать искусственный аборт. Плод, рожденный от инфицированной в первом триместре матери, может быть:
- Абсолютно глухим.
- С недоразвитыми веками, помутнением хрусталиков, глаукомой, плохим зрением.
- Гепатитом (воспаление печени).
- Воспалением легких.
- Увеличенными в размерах селезенкой и печенью.
- Пороками развития мочеполовой системы.
- Пораженным головным мозгом.
- Черепом слишком маленького размера.
- Нарушениями вестибулярного аппарата.
- Недостатком гормона роста.
- Сахарным диабетом первого типа.
- Болезнью Аддисона (нарушение выработки гормонов корой надпочечников).
- Недоразвитым скелетом.
- Расщелиной верхнего неба.
- Больными трубчатыми костями конечностей.
Дети с врожденной краснухой обычно имеют низкую массу тела и маленький рост. Они сильно отстают в физическом развитии от своих сверстников.
Среди главных признаков врожденной краснухи, по которым врачи могут заподозрить наличие проблемы:
- кровоизлияния в слизистые и кожные покровы;
- тромбоцитопеническая пурпура;
- повышенная кровоточивость десен;
- сильные носовые кровотечения;
- мозговые кровоизлияния (в особо тяжелых случаях).
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Краснуха – симптомы и лечение
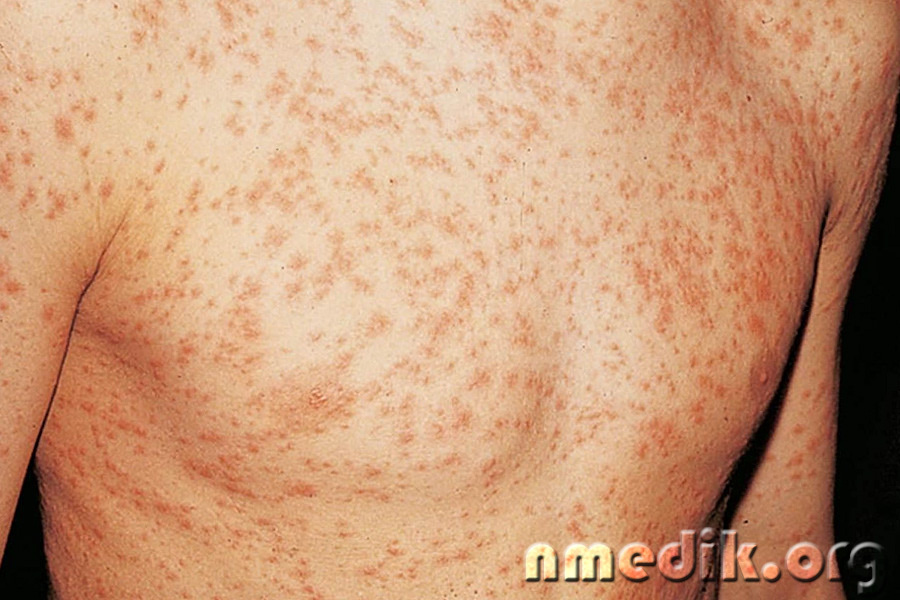 Краснуха – острое вирусное заболевание, проявляющееся в виде мелкой пятнисто-папулезной сыпи, повышения температуры тела и увеличением лимфоузлов по всему телу.
Краснуха – острое вирусное заболевание, проявляющееся в виде мелкой пятнисто-папулезной сыпи, повышения температуры тела и увеличением лимфоузлов по всему телу.
Краснухой можно заразиться в любом возрасте, но чаще ей болеют дети от года до десяти лет. Малыши до шести месяцев находятся под защитой врожденного иммунитета, поэтому среди этой возрастной категории заболевание встречается крайне редко.
Причины заболевания
Причиной краснухи является вирус рода Rubivirus семейства Togaviridae, который передается воздушно-капельным путем. Сначала вирус проникает в слизистую оболочку верхних дыхательных путей, затем размножается в лимфатических узлах и попадает в кровь.
Инкубационный период заболевания длится от десяти до двадцати трех дней, зараженный человек начинает выделять вирусы в окружающую среду до проявления первых симптомов болезни.
Наибольшее количество случаев заболеваемости регистрируется в холодное время года, часто это эпидемические вспышки в детских коллективах. У взрослых болезнь протекает тяжелее и может привести к серьезным последствиям, особенно опасна краснуха для беременных. У переболевших краснухой вырабатывается стойкий иммунитет к этому заболеванию.
Симптомы краснухи
- Инкубационный период заболевания может протекать без каких-либо проявлений, первым симптомом чаще всего является сыпь. Высыпания сначала появляются на лице, постепенно распространяясь по телу, в основном локализуясь на спине, ягодицах, разгибательных поверхностях ног и рук вокруг суставов. Сыпь розовая, пятнисто-папулезная, не возвышается над поверхностью кожи, отдельные ее элементы не сливаются между собой. У взрослых может происходить слияние сыпи. После исчезновения высыпаний через 2–3 дня на коже не остается шелушения или других следов.
- Одновременно с появлением сыпи повышается температура, у взрослых она может достигать 40 градусов и трудно поддается снижению.
- Затем присоединяется лимфаденопатия – увеличение лимфатических узлов, иногда они могут заметно увеличиться и до появления высыпаний.
- Появляются кашель, насморк, покраснения зева, конъюнктивит без гнойного отделяемого, светобоязнь. Слизистая оболочка рта покрывается мелкой розоватой сыпью – энантемой.
- У взрослых появляются боли в мышцах и суставах, иногда возникают диспептические расстройства (тошнота, вздутие, дискомфорт в желудке и кишечнике), при этом могут увеличиться печень и селезенка.
Осложнения заболевания
Краснуха у детей обычно протекает легко и без осложнений. У взрослых при сниженном иммунитете иногда может развиться отит, воспаление легких за счет присоединения бактериальной инфекции. Известны случаи энцефалитов и энцефаломиелитов, но они очень редки. Также в результате перенесенной краснухи может развиться артрит.
Осложнения при беременности
Наиболее опасна краснуха для беременных: для матери она не представляет угрозы, но вирус проникает через плаценту и поражает плод. Если заражение происходит в первом триместре беременности, происходит гибель плода, на более поздних сроках у ребенка развиваются различные тяжелые нарушения:
- Пороки сердца.
- Глухота.
- Умственная отсталость.
- Различные нарушения развития внутренних органов.
- Поражения глаз: катаракта, глаукома, отслойка сетчатки.
- Отклонения в развитии скелета и черепа.
При заражении беременных вирусом краснухи в первые три месяца беременности показано прерывание беременности. Если произошел контакт с больным краснухой, но у беременной нет симптомов заболевания, нужно каждые десять дней проводить серологическое обследование для выявления бессимптомного течения заболевания.
Если заражение женщины произошло в конце беременности, у ребенка может не быть явных отклонений, но он будет отставать в физическом развитии от своих сверстников.
Диагностика заболевания
При постановке диагноза очень важно отличить краснуху от кори, скарлатины, медикаментозной и других видов сыпей. Диагноз подтверждается на основании:
- Эпидемиологических данных.
- Наличия сыпи, температуры, катаральных явлений в верхних дыхательных путях.
- Увеличения лимфатических узлов, в особенности затылочных и заднешейных.
- Анализа крови: наблюдаются лейкопения, появление плазматических клеток, увеличение количества моноцитов, относительный лимфоцитоз.
- Серологических методов: ИФА – метода иммуноферментного анализа; этот метод используется при диагностике краснухи у беременных.
- ПЦР-диагностики: ПЦР – полимеразная цепная реакция, этот метод анализа является высокоточным, позволяет определить единичные клетки вируса до возникновения симптомов заболевания. Исследование также проводят для ранней диагностики заболевания у беременных и внутриутробного заражения плода.
Лабораторную диагностику краснухи важно провести у таких категорий пациентов:
- У женщин, планирующих беременность и не болевших краснухой или же достоверно не знающих о прошлой болезни. Метод ИФА позволяет определить уровень специфического IgG: отрицательный результат исследования является поводом к проведению вакцинации от краснухи, при этом планируемую беременность нужно обязательно отложить на три месяца.
- У беременных с подозрением на заражение краснухой и у взрослых больных с тяжелым течением заболевания. Результаты анализов послужат основанием для выбора дальнейшего лечения.
- У новорожденных, если имеются признаки врожденной краснухи.
Лечение краснухи
Лечение заболевания симптоматическое, основные усилия направлены на снятие симптомов болезни:
- Рекомендован постельный режим.
- Полноценное питание, употребление большого количества жидкости.
- Витаминотерапия, растительные средства для поднятия иммунитета.
- Антигистаминные препараты для снятия зуда.
- Нестероидные противовоспалительные средства для снижения температуры и устранения боли в мышцах и суставах.
- При присоединении бактериальной инфекции – антибиотики.
- На поздних сроках беременности вводят иммуноглобулин и назначают другие препараты для защиты плода.
- При тяжелом течении болезни больного госпитализируют.
Профилактика заболевания
Больных краснухой изолируют на 4–5 дней от начала появления сыпи в домашних условиях; разобщение для лиц, контактировавших с больными, не применяется.
Беременные, не болевшие краснухой и не получавшие ранее профилактическую прививку, должны находиться под постоянным наблюдением врача. В случае заражения вирусом в первые месяцы беременности врач принимает решение о прерывании беременности.
Прививка от краснухи
Вакцинация против вируса краснухи входит в перечень обязательных прививок, существуют комбинированные вакцины и моновакцины.
Прививку вводят детям в возрасте одного года, а в шесть лет проводят ревакцинацию.
Если по каким-либо причинам вакцинация не была проведена, ее необходимо осуществить девушкам и женщинам детородного возраста до наступления беременности.
Переболевшим краснухой прививку делать не нужно.
Противопоказания для проведения вакцинации:
- Онкологические заболевания.
- Беременность.
- Острые инфекционные заболевания.
- Обострение хронических заболеваний.
- Индивидуальная непереносимость вакцины.
После введения вакцины у пациентов наблюдается припухлость и покраснение кожи в месте укола, возможно незначительное повышение температуры, увеличение лимфоузлов, легкое недомогание. Симптомы не требуют лечения и проходят самостоятельно.
Важно знать
Иногда при снижении иммунитета под действием различных факторов возможно повторное заражение краснухой. Причины снижения иммунитета:
- Стрессы;
- Хронические вирусные и бактериальные инфекции;
- Употребление алкоголя и наркотиков;
- Гормональные нарушения;
- Онкологические заболевания;
- Перенесенные тяжелые травмы с большими кровопотерями;
- Нарушение работы костного мозга;
- Гельминтозы;
- Нарушения работы пищеварительной системы и всасывания питательных веществ.
-
Герпес – симптомы и лечение
- Демодекоз лица и век
Краснуха: симптомы, осложнения, лечение
Краснуха: симптомы, осложнения, лечение краснухи
Краснуха
Краснуха является вирусным заболеванием, которое вызывает кожную сыпь и боль в суставах. Расскажем о симптомах краснухи, осложнениях и ее лечении.
Инфекция краснухи является легкой для большинства людей, но она может иметь катастрофические последствия для будущего ребенка. Если беременная женщина заболевает краснухой, ее ребенок подвергается риску серьезных и постоянных врожденных дефектов или смерти. Краснуху иногда называют «корью» в Германии.
 краснуха
краснуха
Симптомы краснухи
Около половины случаев краснухи настолько мягкие, что нет никаких симптомов. Если симптомы возникают, они обычно появляются между двумя и тремя неделями после заражения.
Некоторые признаки и симптомы краснухи
- слабая лихорадка
- головная боль
- насморк
- боль в глазах
- кожная сыпь
- увеличение лимфатических узлов
- боль в суставах.
Осложнения краснухи
Краснуха — умеренная болезнь по сравнению с корью, и большинство людей выздоравливают в течение примерно трех дней. Возможные осложнения краснухи включают:
- артралгия — затяжная боль в суставах, которая может занять месяц или больше
- отит — воспаление среднего уха
- энцефалит — воспаление головного мозга, которое может быть фатальным в некоторых случаях.
Врожденный синдром краснухи
Беременная женщина может распространить инфекцию краснухи на своего будущего ребенка. Это может иметь серьезные последствия, такие как выкидыш или врожденные дефекты, известные как синдром врожденной краснухи (CRS), особенно если мать заражает болезнь в течение первого триместра (первые три месяца) ее беременности. Примерно девять из каждых 10 нерожденных младенцев, подвергшихся краснухе в течение первых 10 недель беременности, будут иметь серьезные врожденные аномалии.
Врожденные дефекты у детей с краснухой:
- глухота
- слепота
- сердечные дефекты
- интеллектуальное отставание
- нарушенный рост
- воспаление различных органов, таких как мозг, печень или легкие.
Беременные женщины, которые подозревают, что они, возможно, подверглись воздействию краснухи, должны обратиться к врачу.
Причины краснухи
Краснуха чаще всего распространяется, когда кто-то глотает (глотает) или вдыхает кашель инфицированного человека. Симптомы проявляются обычно от 14 до 17 дней (и до 21 дня). Люди, инфицированные краснухой, заразны примерно за неделю до этого и, по крайней мере, через четыре дня после начала сыпи.
Краснуху трудно диагностировать, потому что признаки и симптомы расплывчаты и неспецифичны. Например, многие болезни, кроме краснухи, вызывают лихорадку, а сыпь похожа на другие типы сыпи.
Лечение краснухи
Не существует специального лечения краснухи, и симптомы обычно мягкие. Антибиотики не работают, потому что болезнь является вирусной. Лечение направлено на облегчение симптомов и снижение риска осложнений.
- постельный режим
- большое количество жидкости
- парацетамол для уменьшения боли и лихорадки.
Важно изолировать себя в течение по крайней мере четырех дней после начала сыпи, чтобы снизить риск заражения других.
Иммунизация против краснухи
Иммунизация — лучший способ предотвратить краснуху. Существует два типа вакцины против краснухи. В первом типе вакцина против краснухи сочетается с вакцинами против кори и эпидемического паротита и широко известна как вакцина против кори, эпидемического паротита, краснухи (MMR). Во втором типе вакцина против краснухи сочетается с вакцинами против кори, свинки и ветряной оспы (ветряная оспа) и широко известна как MMRV.
Беременность и иммунизация против краснухи
Если вы намерены забеременеть, у вас должен быть анализ крови, чтобы проверить свой иммунитет против краснухи, а затем при необходимости провести вакцинацию. Этот анализ крови необходим, потому что даже если вы ранее были вакцинированы против краснухи, вы не можете быть с иммунитетом. Женщины, которые невосприимчивы, требуют двух доз вакцины как минимум на 28 дней и должны избегать беременности в течение как минимум 28 дней после иммунизации. Беременная женщина не должна получать вакцину MMR. Вакцина MMRV не рекомендуется людям 14 лет и старше. Если вы беременны и невосприимчивы, советуем избегать контакта с кем-либо, у кого есть краснуха. Вам также следует организовать иммунизацию вскоре после того, как у вас есть ребенок, и вам следует избегать другой беременности в течение как минимум 28 дней.
Люди, которые не должны быть иммунизированы против краснухи
Вакцинация против краснухи не рекомендуется для некоторых людей. Человек с ослабленной иммунной системой не должен быть вакцинирован. Некоторые из возможных причин нарушения иммунитета включают:
- Инфекция вирусом иммунодефицита человека (ВИЧ) или наличие синдрома приобретенного иммунодефицита (СПИД) от ВИЧ-инфекции
- Принимая определенные лекарства, такие как высокодозовые кортикостероиды
- Иммунодепрессивное лечение, включая химиотерапию и лучевую терапию
- Наличие некоторых видов рака, таких как болезнь Ходжкина или лейкемия
- Наличие иммунодефицита с чрезвычайно низким уровнем антител (гипогаммаглобулинемия, множественная миелома или хроническая лимфобластная лейкемия).













