Острый гайморит
Острый гайморит
Острый гайморит – воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи, которое часто сопровождается поражением других придаточных пазух носа. Это наиболее распространенное заболевание околоносовых пазух.
Виды острого гайморита
В зависимости от локализации, заболевание подразделяется:
- острый односторонний гайморит – воспалительным процессом охвачена одна околоносовая пазуха (данная форма встречается чаще);
- острый двухсторонний гайморит – вовлечены обе пазухи.
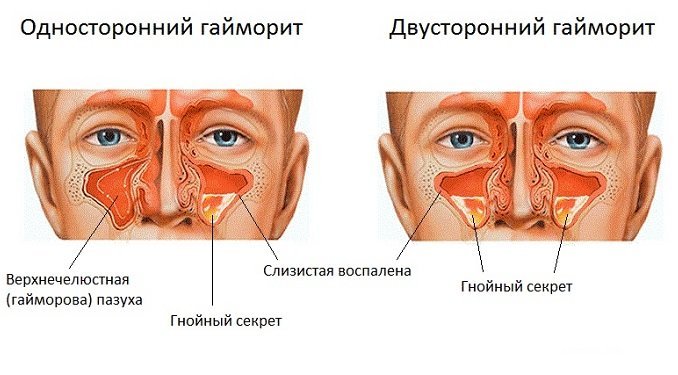
По способу возникновения острый гайморит разделяют на несколько видов:
- риногенный – возникает после ринитов;
- гематогенный – развивается после попадания инфекционного возбудителя в гайморовые пазухи из организма вместе с кровью;
- одонтогенный – появляется из-за инфекции полости рта в пазухе слизистой оболочки верхней челюсти.
Предупреждение острого гайморита, в первую очередь, должно быть направлено на эффективное лечение основного заболевания (грипп, острый ринит, инфекционные заболевания, поражения зубов).
Причины острого гайморита
- Нарушение функции слизистой оболочки носа при длительном рините.
- Заражение гайморовой пазухи стрептококками, пневмококками или грибками, как следствие неправильного лечения простуды, ОРВИ, гриппа и затяжного насморка.
- Заболевание корней верхних жевательных зубов.
- Общее снижение иммунитета организма в целом и обсеменение слизистой оболочки носа патогенной микрофлорой.
- Аллергические реакции слизистой оболочки пазух носа.
- Врожденные аномалии внутриносового строения.
- Нарушение оттока слизи из-за травм.
Признаки острого гайморита
Основными симптомами острого гайморита являются:
- снижениеобоняния и заложенность носа;
- чувство давления и распирания изнутри;
- боль в области пораженной пазухи, которая может быть острая или тупая, пульсирующая, отдающая в висок, напоминающая зубную;
- усиление боли, чувство тяжести в носовой, лобной частях лица при наклоне головы;
- боль при надавливании в области пазух;
- отек вокруг глаз, на веках и щеках;
- гнойные, слизистые выделения из носа;
- повышение температуры тела.
Важно отметить, что острый гнойный гайморит часто сопровождается воспалительным процессом и в решетчатых пазухах, что значительно утяжеляет течение патологии.

Диагностика
Диагностируется острый гайморит на основании исследования анамнеза и анализа клинической симптоматики, а также инструментального осмотра. При этом специалисту важно определить очаг развития воспаления и его форму. Виды диагностики:
- Эндоскопия (риноскопия) – метод визуальной диагностики при помощи введения эндоскопа (гибкой трубки с видеокамерой и светом на конце) в носовой проход.
- КТ (компьютерная томография) – является наилучшим методом для осмотра придаточных пазух носа при диагностике острого гайморита, особенно в качестве определения необходимости операции;
- МРТ (магнитно-резонансная томография) – проводится при необходимости исключить грибковый гайморит и дифференцировать воспалительные заболевания, злокачественные опухоли и выявить внутричерепные осложнения. МРТ используют для осмотра участков мягких тканей.
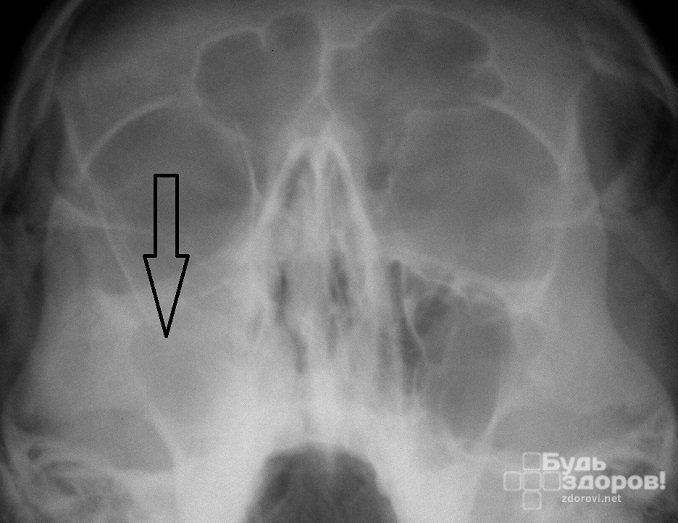
- Рентгенография – широко не используется, т. к. выявляет только отклонения в пазухах и не всегда обнаруживает область основного очага инфекции. На снимке определяются затемнения в области гайморовых пазух.
- Пункция верхнечелюстной пазухи – применяется крайне редко, процедура выполняется при помощи иглы, которая забирает небольшое количество жидкости из пазухи для определения типа бактерий, вызвавших острый гайморит.
- Общий анализ крови.
- Цитология носовых выделений – проводится для оценки их клеточного состава, что помогает врачу определить тип воспаления.
- Эхосинусоскопия (ультразвуковое исследование носа и придаточных пазух) – применяется для оценки состояния синусов. Этот метод помогает изучить состояние лобных и гайморовых пазух при подозрении на их воспаление.
Лечение острого гайморита
Лечение назначается в зависимости от причины заболевания и направленно, главным образом, на обеспечение хорошего оттока содержимого из воспаленной пазухи. Если гайморит возник из-за кариозного зуба, его удаляют, если из-за аллергии – устраняют ее причину. Чаще всего используются медикаментозные способы лечения. При лечении острого гайморита применяются следующие препараты:
- назальные капли с сосудосуживающим действием;
- нестероидные противовоспалительные препараты;
- антибактериальные препараты;
- муколитические, или разжижающие слизь средства;
- капли с противовоспалительным действием.
Наибольший эффект в лечении острого гайморита дает сочетание с физиотерапевтическими методами:
- тубус-кварц (лампа синего света);
- лазер;
- УВЧ (электрическое поле высокой частоты).
В стойких случаях, особенно при остром двухстороннем гайморите, проводится промывание пазухи растворами антисептических препаратов с последующим введением в них антибиотиков.

Возможные осложнения
Заболевание не представляет опасности для жизни, но при отсутствии правильного лечения развиваются более тяжелые заболевания, или оно приобретает хроническую форму.
Острый гайморит – воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи, которое часто сопровождается поражением других придаточных пазух носа. Это наиболее распространенное заболевание околоносовых пазух.
Острый гнойный гайморит может приводить к развитию следующих осложнений:
- гнойный или серозный менингит (воспаление мозговой оболочки);
- менингоэнцефалит (воспаление оболочек и вещества головного мозга, которое может затронуть спинной мозг, приводя к параличу);
- абсцесс мозга (скопление гноя в полости черепа);
- абсцесс в области глаза;
- развитие слизистых полипов.
Меры профилактики
Предупреждение острого гайморита, в первую очередь, должно быть направлено на эффективное лечение основного заболевания (грипп, острый ринит, инфекционные заболевания, поражения зубов). Не менее важно устранить предрасполагающие факторы (искривление носовой перегородки, увеличенные аденоиды).
К мерам профилактики относится использование антигистаминных средств при возникновении аллергических реакций. Важную роль играет укрепление иммунитета, закаливание организма и проведение профилактических прививок, особенно в сезон простудных заболеваний, а также полноценное питание, соблюдение сна, режима дня, пребывание на свежем воздухе.
Видео с YouTube по теме статьи:
Острый и экссудативный двухсторонний гайморит
Воспалительные процессы в околоносовых придаточных пазуха именуют синуситами. К синуситам можно отнести следующие заболевания: гайморит (верхнечелюстные пазухи), фронтит (лобные пазухи), этмоидит (решетчатый лабиринт) и сфеноидит (клиновидная пазуха). Чаще всего у пациентов, независимо от возраста, развивается острый гайморит. Данное заболевание может быть односторонним и двусторонним. Двухсторонний гайморит представляет собой осложненное инфекционное воспаление слизистой оболочки верхнечелюстных (гайморовых) пазух. Заболевание может иметь как острую, так и хроническую форму.

Острый двухсторонний гайморит — заболевание придаточных (гайморовых) пазух носа, расположенных в толще верхней челюсти. Этот процесс сопровождается покраснением слизистой оболочки, сильной ее отёчностью и полнокровием, резким увеличением количества слизистого отделяемого. В отличие от одностороннего, острый двухсторонний гнойный гайморит встречается намного реже, но имеет более ярко выраженную и тяжелую клиническую картину.
Причины острого двухстороннего гайморита
В подавляющем большинстве случаев после проведения обследования пациента удается установить, что появлению симптомов острого воспаления гайморового синуса предшествуют:
- грипп;
- ОРВИ;
- аллергия;
- хронические и вазомоторные риниты;
- вторичная бактериальная инфекция;
- искривление носовой перегородки;
- травматические повреждения мягких тканей и костей верхнечелюстной области.
Между появлением симптомов основного заболевания и признаков гайморита редко удается выявить «светлый» промежуток, но при развитии заболевания вновь повышается температура, ухудшается носовое дыхание, появляется обильное слизистое или слизисто-гнойное отделяемое из носовых ходов.
Клиническая картина и симптомы острых двухсторонних синуситов
О развитии синусита могут свидетельствовать такие признаки гайморита:




- появление стремительно нарастающих неприятных ощущений (распирания) в носу и околоносовой области;
- насморк;
- выделение вязкого гнойного экссудат тягучие слизистые выделения из носовой полости;
- заложенность носа с обеих сторон;
- гнусавый голос;
- плохое самочувствие;
- вялость и апатия;
- снижение работоспособности;
- субфебрильная температура тела;
- общая интоксикация организма на фоне воспаления.
В связи с повышенной отёчностью слизистой оболочки естественный отток слизи из гайморовых пазух значительно затрудняется, а в некоторых случаях даже блокируется. Это и приводит к застою слизи, её чрезмерному накоплению и создает повышенный риск внедрения вторичной бактериальной инфекции, в результате чего преобладает экссудативный вариант воспаления (образование гноя). Именно потому гнойная форма заболевания получила название – экссудативный двухсторонний гайморит.
Двухсторонний гайморит протекает с признаками экссудативного воспаления, при этом воспалительный процесс всегда затрагивает обе придаточные пазухи. Кроме сильного отека, заложенности носа с обеих сторон и гнойного отделяемого из обеих носовых ходов, следует отметить локальную болезненность при пальпации придаточных пазух и скуловой области. Немаловажным признаком двухсторонних гайморитов являются болевые ощущения при наклоне головы и слезотечение.
Как лечить острый двухсторонний гнойный гайморит?
Лечение острых синуситов, как правило, консервативное. Медикаментозная терапия двухсторонних гнойных гайморитов должна заключаться в применении деконгестантов, то есть средств местного действия, относящихся к альфа-адреномиметиками. В эту группу включены различные сосудосуживающие капли или спреи (Эвказолин, Санорин, Риназолин, Отривин, Виброцил и Нокспрей). Местное применение сосудосуживающих препаратов позволяет снять отечность и уменьшить продукцию слизи. Но не стоит забывать, что чрезмерное употребление капель и спреев приводит к медикаментозной зависимости.




В качестве вспомогательной терапии широко применяются различные антигистаминные препараты, такие как, цетрин, супрастин, тавегил и кларитин. Данные лекарственные препараты уменьшают явления ринореи и снижают отек в гайморовых пазухах. Это позволит создать свободный отток слизи из пазух и ускорит выздоровление.
При повышенной температуре тела целесообразно применять болеутоляющие и жаропонижающие препараты (аспирин, амидопирин, парацетамол, или другие средства). Для промывания носовых ходов можно использовать растворы морской соли: препараты, Но-соль, Аквамарис и Салин.
Противомикробные средства
В более тяжелых случаях с выраженным болевым синдромом и субфебрильной температурой тела применяются различные противомикробные средства. Медицинскими препаратами, которые применяются для терапевтического лечения острых синуситов считаются антибиотики группы макролидов (мидекамицин, эритромицин, кларитромицин и т.д.), беталактамные антибиотики с клавуановой кислотой (аугментин), а также цефалоспорины четвертого поколения (цефтриаксон, цефуроксим, цефодокс). Для лечения двухсторонних гайморитов предпочтение следует отдать антибиотикам, выпускаемых в виде таблеток и капсул для взрослых, для детей назначаются суспензии. В более тяжелых и запущенных случаях синуситов, именуемых гайморитами, антибиотики назначаются только в виде внутримышечных инъекций или инфузий.
Выбор подходящего лекарственного препарата либо комплексное сочетание может назначаться только после предварительной консультации специалиста-отоларинголога.
При неудовлетворительном эффекте медикаментозного лечения или для усиления полученного результата врач может назначить проведение физиотерапевтических процедур. При неэффективности такого лечения может быть рекомендовано хирургическое вмешательство – лечебно-диагностическая пункция пазухи с последующим промыванием полости антисептиками и антибиотиками.
Опасные болезни: двухстороннее развитие гайморита
Врачи редко ставят диагноз «Гайморит двухсторонний», поэтому он так пугает пациентов. Даже одностороннее заболевание порой сложно вылечить, что уж говорить про более серьезный случай. Но не стоит отчаиваться! Способов лечения гайморита — масса, так что обязательно найдется действенное лекарство для каждого больного. Главное, стремиться к выздоровлению.
Что представляет собой гайморит двухсторонний?
В медицине гайморитом называют воспалительный процесс внутри верхнечелюстных (гайморовых) придаточных пазух носа. Обычно появляется как осложнение после острого насморка, гриппа, кори, скарлатины, но есть немало и других причин заболевания. По анатомическому строению не так-то просто проблему с одной пазухи перенести в другую. Поэтому пациенты редко преподносят врачам «сюрприз» в виде двустороннего гайморита.
В хроническую форму гайморит переходит где-то в 1 случае из 10. Обычно у таких больных периоды обострения сменяются ремиссией. Если беспокоит хронический гайморит, лечение должно быть направлено на полное устранение проблемы. Двусторонняя форма болезни требует внимательного отношения к каждой придаточной пазухе носа.
Лучше немного дольше пролечиться, но зато полностью избавиться от гайморита, чем из года в год сталкиваться с признаками обострения и пить быстродействующие лекарства. Эффективное средство от болезни должно полностью избавлять от нее, а не приглушать симптомы.
Двустороннее развитие гайморита характеризуется болью в средней части лица . Обычно неприятные ощущения не локализуются в одном месте, а как бы «растекаются» около носа, скул, зубов и лба. Дополнительно появляется светобоязнь, раздражительность. Температура тела может как подниматься, так и оставаться неизменной. Симптомы обычно нарастают ровно, без временного облегчения.
Возможные причины возникновения гайморита:
- Вирусная инфекция
- Бактерии (пневмококк, стафилококк, стрептококк).
- Грибок.
- Аллергические проявления.
- Травматические осложнения.
- Аэросинусит.
- Врожденные отклонения в строении носовой перегородки.
Методы лечения:
Оправдан в том случае, когда есть все основания полагать развитие бактериальной инфекции в организме. Когда проблему создают только вирусы, любой антибиотик становится бесполезным. Для эффективного выздоровления врач может предложить сдать пробу на чувствительность к различным группам антибиотиков. Но так как этот анализ вряд ли можно отнести к дешевым и быстрым, пациенты предпочитают на свой риск начать прием выбранного наугад препарата.
Да, при гайморите могут назначить различные лекарства (Ампициллин, Цефалексин, Амиксициллин, Макропен, Зитролид и пр.). Но насколько они будут действенными для конкретного пациента, покажет время. Без подробного анализа на чувствительность к медпрепаратам нет никакой гарантии скорого выздоровления.
Назначение противоаллергических средств.
Довольно часто хроническое обострение в конкретный период времени года подсказывает врачу о возможной аллергической реакции. Развернутый анализ крови позволяет быстро выявить аллерген. Но и без подобных анализов могут быть назначены антигистаминные препараты при постоянном наблюдении течения болезни.
В отличие от антибиотиков, противоаллергические вещества обладают куда меньшим списком побочных эффектов, так что их прием сильно не навредит организму. Среди назначаемых препаратов лидируют Тавегил, Кларотадин, Зирте, Кларитин, Цетрин, Супрастин.
Служат для облегчения состояния больного, а не его лечения. Облегчают дыхание, что увеличивает эффективность приема других лекарственных средств. Частый прием противопоказан, поэтому один препарат имеет смысл принимать не более 3-5 дней.
Для более простого случая болезни заготовлен метод синус-эвакуации мягким катетером. Больному во время проведения процедуры необходимо говорить «ку-ку-ку-ку», чтобы не захлебнуться поступающим в ноздрю раствором фурацилина. Одновременно с этим отсос откачивает из гайморовой пазухи смесь из лекарства и гнойного образования.
Результат достигается из-за образования отрицательного давления в пазухе. Сама по себе процедура не относится к высокоэффективным. Может потребоваться несколько повторений подобного «промывания» носа, после которых обычно пациенты жалуются на сильную боль в области лица.
Пункция гайморовой пазухи.
В самом крайнем случае, когда не помогают терапевтические методы, в ход пускают хирургию. Вначале обезболивается место прокола, а затем пробивается иглой костная перегородка между гайморовой пазухой и носовым ходом. В эту же иглу без вынимания присоединяют шприц. Содержимое пазухи вымывают физраствором, а затем вводят внутрь раствор диоксидина для предотвращения нового наполнения гноем.
Возможные осложнения после проблемного гайморита
Очаг инфекции в голове опасен по своей близости с мозгом. В лечебной практике зафиксировано немало случаев, когда катаральный гайморит без какого либо лечения приводил к развитию менингита (воспалению мозговой оболочки). Но даже если отбросить в сторону самый худший вариант осложнений, существует целый перечень других возможных проблем.
Затрудненное дыхание влечет за собой малое количество кислорода в крови. А это — прямой путь к появлению различных заболеваний сердца и поражению почек. Проблемы с сердечно-сосудистой системой в конечном счете приводят к гипертонии, нервным расстройствам и нарушению работы внутренних органов. Вот поэтому каждый насморк необходимо вовремя лечить всеми доступными способами.














