Отек легких
Отек легких
Симптомы отека легкого
- Чаще всего симптоматика возникает ночью, при нахождении человека в положении лежа.
- Резко возникшая (при остром отеке легких) или прогрессирующая (при медленном развитии отека легких) одышка, чувство нехватки воздуха. Одышка нарастает, переходит в удушье, усиливается в положении лежа, при малейшей физической нагрузке. Больной стремится занять вынужденное положение (сидя с наклоном вперед) для облегчения дыхания.
- Давящая боль в грудной клетке.
- Учащение сердцебиения.
- На коже появляется холодный липкий пот.
- Кожные покровы приобретают синюшный или серый оттенок.
- Кашель – сначала сухой, потом с выделением пенистой мокроты розового цвета (из-за прожилок крови).
- Учащенное дыхание, по мере нарастания отека и заполнения легких жидкостью дыхание становится клокочущим, слышимым на расстоянии.
- Головокружение, общая слабость.
- Пациент возбужден, испуган.
- При нарастании отека – спутанность сознания, падение артериального давления, пульс слабый, может не определяться.
Формы
В зависимости от причин развития заболевания выделяют:
- кардиогенный отек легких – тот, который вызван заболеваниями сердца. Наиболее часто отек легких осложняет течение инфаркта миокарда, также может развиваться на фоне клапанных пороков сердца, аритмий (нарушения ритма сердца) и др. В основе – нарушение функции левых отделов сердца, которое ведет к застою крови в малом круге кровообращения и выходу жидкой части плазмы крови в легкие;
- некардиогенный отек легких – тот, который вызван другими причинами (например, заболевания печени, почек, воздействие токсических веществ и др.).
По времени развития различают:
- острый отек легких — развивается в течение 2 – 4 часов;
- затяжной отек легких – развивается в течение нескольких часов, длится сутки и более;
- молниеносный отек легких — внезапное начало, летальный исход наступает через несколько минут.
Причины
- Заболевания сердца (инфаркт миокарда, пороки клапанов сердца, аритмии (нарушения сердечного ритма)), сопровождающиеся нарушением функции левых отделов сердца, застоем крови в малом круге кровообращения и повышением давления в легочных сосудах.
- Тромбоэмболия легочной артерии (закупорка просвета сосуда тромбом): нарушение проходимости ветвей легочной артерии вызывает повышение давления в них с выходом жидкой части плазмы крови во внеклеточное пространство с развитием отека легких.
- Заболевания, приводящие к снижению уровня белка в крови: заболевания печени (цирроз), заболевания почек (почечная недостаточность).
- Воздействие токсических веществ из внешней среды (например, вдыхание паров химических веществ, вдыхание и передозировка кокаином, героином).
- Воздействие токсических веществ, выделяемых бактериями при попадании инфекции в кровь (например, при тяжелом течении пневмонии (воспаление легких)).
- Травмы грудной клетки, плевриты (воспаление плевры), пневмоторакс (попадание воздуха в плевральную полость – полость, образованная внешней оболочкой легких).
- Радиационное поражение легких.
- Избыточное неконтролируемое внутривенное введение жидкости.
Врач терапевт поможет при лечении заболевания
Диагностика
- Сбор жалоб и анамнеза заболевания (одышка, кашель с пенистой розовой мокротой, боль в грудной клетке, ощущение сердцебиения).
- Общий осмотр (осмотр кожных покровов, выслушивание легких с помощью фонендоскопа, измерение артериального давления, определение пульса).
- Рентгенография органов грудной клетки, которая позволяет выявить признаки отека легких.
- Определение газового состава крови (с помощью лабораторного исследования крови) и/или насыщения крови кислородом (пульсоксиметрия – исследование с помощью специального датчика, надетого на палец пациента).
В качестве дополнительных методов возможно использование:
- катетеризации легочной артерии (способ определения давления в легочной артерии);
- коагулограммы (для определения свертывающей способности крови);
- электрокардиографии (ЭКГ) – для диагностики инфаркта миокарда как возможной причины отека легких;
- эхокардиографии (УЗИ сердца) – для диагностики заболеваний сердца, послуживших возможной причиной отека легких;
- биохимического анализа крови – дополнительного исследования с целью поиска отклонений в работе органов, заболевания которых могли послужить причиной развития отека легких (например, оценка функционального состояния печени, почек).
Возможна также консультация пульмонолога, кардиолога.
Лечение отека легкого
- Устранение дефицита кислорода в организме – ингаляции кислорода.
- Устранение жидкости из легких – мочегонные препараты.
- Устранение избыточной нагрузки на сердце и снижение давления в легочных капиллярах – с этой целью используются средства, расширяющие сосуды, наркотические анальгетики.
- Нормализация сердечного выброса – кардиотонические препараты.
- При низком артериальном давлении – средства, способствующие повышению давления.
- Лечение основного заболевания, приведшего к отеку легких (например, инфаркта миокарда, тромбоэмболии легочной артерии (закупорка просвета сосуда тромбом), заболеваний печени, почек).
- Для профилактики присоединения вторичной инфекции возможно использование антибиотиков.
Осложнения и последствия
- Присоединение вторичной инфекции с развитием пневмонии (воспаление легких).
- Острый дефицит кислорода в организме с нарушением функции жизненно важных органов (головной мозг, сердце). При отсутствии или несвоевременном оказании медицинской помощи – летальный исход.
Профилактика отека легкого
Дополнительно
Отек легких может развиваться по трем основным механизмам:
- повышение гидростатического давления в легочных капиллярах (перегрузка сосудов легких объемом крови): вследствие высокого давления нарушается проницаемость сосудов, жидкая часть плазмы крови выходит в легкие, заполняя сначала межклеточное пространство, а затем и альвеолы (конечная часть респираторного тракта, в которой осуществляется газообмен с окружающей средой), нарушается газообмен в легких, развивается острый дефицит кислорода в организме;
- снижение онкотического давления крови (низкий уровень белка): вследствие этого возникает разница между двумя онкотическими давлениями — крови и межклеточной жидкости, и для сравнения этой разницы жидкая часть выходит из сосуда во внеклеточное пространство с развитием отека легких;
- непосредственное повреждение альвеолокапиллярной мембраны (данная мембрана образована стенками альвеолы и прилегающего к ней капилляра, через нее осуществляется газообмен) с нарушением ее проницаемости и выходом жидкости из сосуда в альвеолы.
Отек легких
 Отек легких — патологическое состояние, характеризующееся выходом жидкой части крови в полость альвеол. Связано это может быть с высоким давлением в малом круге кровообращения, либо с усиленной проницаемостью дыхательной мембраны при повреждении межклеточных контактов. При этом нарушается процесс газообмена, что приводит к одышке и изменению газового состава крови. Нарастающий дефицит кислорода сопровождается постепенным увеличением концентрации углекислого газа. Вследствие этого наступает угнетение функций центральной нервной системы.
Отек легких — патологическое состояние, характеризующееся выходом жидкой части крови в полость альвеол. Связано это может быть с высоким давлением в малом круге кровообращения, либо с усиленной проницаемостью дыхательной мембраны при повреждении межклеточных контактов. При этом нарушается процесс газообмена, что приводит к одышке и изменению газового состава крови. Нарастающий дефицит кислорода сопровождается постепенным увеличением концентрации углекислого газа. Вследствие этого наступает угнетение функций центральной нервной системы.
Причины
Наиболее распространенной причиной развития отека легких является острая сердечная недостаточность. Она может сопровождать следующие заболевания сердечно-сосудистой системы:
- острый инфаркт миокарда;
- миокардит;
- стеноз или недостаточность клапанов сердца;
- миокардит;
- перикардит;
- кардиомиопатия;
- тампонада сердца;
- гипертонический криз;
- тромбоэмболия легочной артерии и легочное сердце.
При этом в силу различных механизмов повышается давление в системе малого круга кровообращения. В связи с этим жидкая часть крови (транссудат) просачивается через межклеточные соединения и скапливается внутри альвеол. Возникающая гипоксемия (недостаток кислорода) приводит к тому, что давление еще больше повышается, а выраженность отека увеличивается.
Среди легочных причин развития отека легких различают:
- крупозную пневмонию, поражающую большую часть ткани;
- туберкулез;
- острое повреждение легких в ответ на переливание крови и ее компонентов;
- респираторный дистресс-синдром взрослых, который возникает при травмах, в том числе черепно-мозговых, инфекционных заболеваниях, сепсисе.
В этом случае скопление транссудата происходит в первую очередь за счет повреждения мембраны, выстилающей альвеолы. Давление в малом круге повышается вторично в ответ на снижение внутригрудного давления.
У новорожденных дистресс-синдром вызывает недостаточное количество поверхностно-активного сурфактанта. В связи с чем, альвеолы слипаются при каждом выдохе, и повреждается их стенка.
При некоторых почечных заболеваниях изменяется онкотическое и осмотическое давление крови, что способствует проникновению жидкой части через дыхательную мембрану. При остром панкреатите развивается повреждение ткани легкого активными ферментами, что также способствует развитию отека легких.
Симптомы
Основными симптомами, проявляющимися при развитии этого патологического состояния, являются:
- чувство нехватки воздуха и одышка;
- сухой кашель, который по мере прогрессирования процесса становится влажным, пациент при этом отхаркивает мокроту с прожилками крови;
- розовая пена изо рта, которая образуется путем смешивания транссудата с сурфактантом;
- при выраженном процессе на расстоянии выслушиваются хрипы, а дыхание становится шумным;
- холодный липкий пот;
- цианоз губ и ногтей, развивающиеся в результате недостаточного поступления кислорода;
- двигательное возбуждение и беспокойство связаны с гипоксией ткани мозга;
- увеличение частоты сердечных сокращений является компенсаторным механизмом;
- артериальное давление обычно повышено, но в особенно тяжелых случаях отмечается гипотония.
При кардиогенном отеке признаки его усиливаются в горизонтальном положении тела и могут несколько уменьшаться в вертикальном положении (ортопноэ).
Диагностика
Для диагностики отека легких помимо расспроса пациента (при возможности) и его осмотра, выполняют несколько инструментальных исследований:
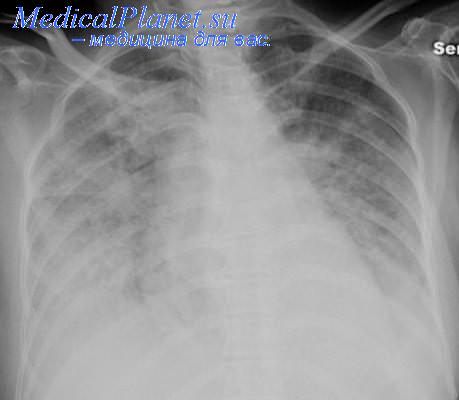
- Рентгенография органов грудной клетки, на которой выявляется центральное затемнение легочной ткани, по форме напоминающее бабочку. В случае сопутствующей легочной патологии могут обнаруживаться очаговые изменения.
- Исследование уровня газов артериальной и венозной крови. В анализе выявляется снижение уровня кислорода и повышение концентрации углекислого газа. Также присоединяется повышение лактатов и ацидоз (увеличенная кислотность). Следует отметить, что на начальных этапах, за счет увеличения частоты дыхания, концентрация углекислого газа также уменьшена.
- Измерение центрального венозного давления в идеальной ситуации проводят в полости правого предсердия, но, как правило, используют для этого внутреннюю яремную или подключичную вены. При отеке легких оно превышает 120 мм водн. ст.
- На ЭКГ можно определить различные заболевания сердца (инфаркт, гипертрофия миокарда), которые спровоцировали это состояние. То же касается и ЭХО-кардиографии.
Катетеризация камер сердца катетером Свана-Ганца и определение давления заклинивания легочной артерии является диагностическим критерием, позволяющим определить причину отека легких. То есть установить является ли он кардиогенным.
Лечение
Основные лекарственные препараты, применяемые при отеке легких, представлены следующими группами:
- мочегонные, которые способствуют выведению избыточной жидкости из организма;
- нитраты (нитроглицерин), расширяющие сосуды и приводящие к уменьшению давления в легочном круге кровообращения;
- морфин, который помимо обезболивающего и успокоительного эффекта, приводит к уменьшению частоты дыхательных движений и несколько снижает венозное давление;
- ингибиторы АПФ вызывают расширение артерий и уменьшают нагрузку на левый желудочек, помимо этого они снижают объем циркулирующей крови;
- дофамин в маленьких дозах стимулирует почечные рецепторы и приводит к увеличению диуреза.
Помимо этого эффективным методом борьбы с гипоксемией является ингаляция дыхательной смеси, обогащенной кислородом, содержание которого не должно превышать 60%. В противном случае может произойти повреждение ткани легкого активными радикалами. Вдыхание паров спирта, который является пеногасителем, поможет справиться с обильной мокротой. В тяжелых случаях начинают искусственную вентиляцию легких с повышенным давлением в конце вдоха, чтобы механически уменьшить количество транссудата в альвеолах. Также проводится лечение основного заболевания.
Прогноз
Прогноз при отеке легких обычно неблагоприятный. В среднем около половины пациентов погибает в течение года.
Синдром отека легких
Патогенез отека легких различается в зависимости от причины его возникновения: выделяют кардиогенный и некардиогенный отек легких.
Кардиогенный отек легких. Этиология кардиогенного отека легких характеризуется большой и разнообразной группой заболеваний, при которых в патологический процесс вовлекается сердце. Эти болезни объединяет одно из трех необходимых гемодинамических условий:
• нарушения систолы левого предсердия;
• систолическая и
• диастолическая дисфункция.
Дисфункция левого желудочка является наиболее частой причиной развития кардиогенного отека легких. Кардиогенный отек легких обусловлен острой недостаточностью левого сердца с застоем крови в легких и развивается в результате острой недостаточности кровообращения у больных ИБС, в том числе при инфаркте миокарда, пороках сердца (чаще при митральном стенозе), артериальной гипертензии различного происхождения.
Особым является отек легких при резком повышении давления в легочной артерии, при тромбоэмболии в легких с развитием гиперперфузии части легочной ткани.
Доказательством связи отека легких с сердечной недостаточностью может быть повышение легочного капиллярного давления выше 30 мм рт. ст.
Некардиогенный (внесердечный) отек легких может быть обусловлен рядом заболеваний, протекающих с нарушение проницаемости альвеолярно-капиллярной мембраны. К ним относятся пневмонии бактериального и вирусного происхождения, вдыхание токсических газов, аспирация содержимого желудка, ДВС, острый геморрагический панкреатит, шоковое легкое при травме. Изредка некардиогенный отек может развиться при выраженной гипоальбуминемии в результате заболеваний почек, печени, энтеропатии. По общим клиническим признакам часто бывает трудно разграничить эти две формы отека легких, и поэтому необходимо:
• Учитывать историю заболевания или заболеваний, предшествующих возникновению отека легких.
• Выполнить определенную программу обследования, включая методы прямого измерения центральной гемодинамики.
• Провести оценку ишемии миокарда (определить ферменты, при возможности зарегистрировать ЭКГ).
• Важным этапом в обследовании больного является рентгенография органов грудной клетки (фаза интерстициального или альвеолярного отека легких, скопление жидкости в плевральной полости, изменение размеров сердца).
• Высокоспецифическим тестом в дифференциации некардиогенного отека легких является измерение давления заклинивания. Если оно превышает 18 мм рт. ст., то речь идет о развитии кардиогенного отека легких. Если давление заклинивания в пределах физиологической нормы или даже ниже, то можно говорить о преобладании механизма повышенной сосудистой проницаемости, т.е. о развитии респираторного дистресс-синдрома. Типичными для не-кардиогенного отека легких являются нормальные показатели сердечного выброса и давления заклинивания.
• В плановом порядке исключить признаки почечной и печеночной недостаточности.
Для адекватной терапии важно выделять ведущий патогенетический фактор при различных заболеваниях.
Так, при заболеваниях сердечно-сосудистой системы (гипертоническая болезнь или симптоматические гипертензии, инфаркт миокарда с гиперкинетическим типом гемодинамики, миокардит, пороки сердца, тяжелые расстройства сердечного ритма) и остром повышении внутричерепного давления любого генеза ведущим патогенетическим фактором является перевозбуждение симпатико-адреналовой системы.
При заболеваниях легких причина отека легких – повышение легочного сосудистого сопротивления и нарушение механики дыхания с развитием альвеолярной гипоксии или чрезмерного снижения внутригрудного давления, значительное нарушение лимфооттока. Некоторый избыток интерстициальной жидкости может удаляться через лимфатическую систему легких, и поэтому ее патология (при карциноматозе, различных фиброзах) также может приводить к явлениям отека легких.
При заболевании почек в происхождении отека легких, помимо кардиогенной причины, имеет значение повышенная проницаемость сосудистой стенки, снижение онкотического давления крови.
При аллергических состояниях (анафилактическом шоке) причиной быстрого формирования массивного отека легких является резкое увеличение концентрации циркулирующего гистамина и серотонина. Большую роль играет и выраженная альвеолярная гипоксия (следствие бронхоспазма или отека языка и гортани). Альвеолярный отек легких в комбинации с астмоподобной одышкой встречается, например, при ингаляции аэрозолей пенициллина.
При острых инфекционных заболеваниях острая сердечная недостаточность обычно комбинируется с сосудистой недостаточностью, что крайне затрудняет правильную оценку состояния больного. При этом основными причинами отека легких являются инфекционно-токсическое воздействие на сосуды легких и альвеоляр-но-капиллярные мембраны, а также сопутствующее поражение сердечной мышцы.
Патогенетическая особенность неврогенного отека легких (черепно-мозговая травма, инсульты, после эпилептического приступа, субарахноидальное кровоизлияние) состоит в том, что в нем участвуют центральные механизмы ствола головного мозга. Патогенез неврогенного отека мозга вобрал в себя механизмы как кар-диогенного, так и некардиогенного отека легких.
Возможно развитие отека легких при мозговых расстройствах, передозировке наркотиков (особенно героина), при эклампсии, после кардиоверсии, общего наркоза, операции с искусственным кровообращением.
Отек легких может развиваться у практически здоровых лиц – в этом случае следует в первую очередь подумать о сердечной патологии.
Клинически не всегда удается строго разграничить сердечную астму и отек легких.
При сердечной астме давление заклинивания выше 18-20 мм рт. ст. Поскольку давление в легочных капиллярах становится выше коллоидно-осмотического давления плазмы крови, возникает интерстициальный отек легких и умеренный выход транссудата в просвет альвеол. Сердечная астма у больного с заболеванием сердца характеризуется внезапно или быстро развивающимся ощущением нехватки воздуха, удушья. Приступ сердечной астмы продолжается от нескольких минут до нескольких часов.
Больные испытывают одышку, наблюдается учащение дыхания, которое может перейти в тяжелый приступ удушья. Больной стремится занять возвышенное или сидячее положение, которое приносит облегчение. Кожные покровы влажные, нерезко выраженный цианоз. При аускультации на фоне ослабленного везикулярного дыхания выслушиваются умеренное количество мелкопузырчатых незвучных хрипов, площадь которых занимает менее 50%; нередко удлинен выдох, единичные сухие хрипы.
Со стороны сердечно-сосудистой системы – тахикардия, может быть ритм галопа, увеличение размеров сердца. АД может быть повышено (гипертонический криз) или понижено.














